У практиці ревматолога відрізнити кристалічні артропатії від аутоімунних запальних артритів буває непросто через схожість симптомів. Підвищення рівня сечової кислоти під час суглобового синдрому часто наштовхує на думку про подагру, що може відтермінувати правильне лікування.
Цей клінічний випадок демонструє, як своєчасне ультразвукове дослідження (УЗД) суглобів дозволяє уточнити реальну картину захворювання, виявити приховані ураження та суттєво змінити діагностично-лікувальну тактику.
Нещодавно до ревматолога звернувся чоловік (35 років) із рецидивуючим болем у суглобах кистей і стоп.
Протягом останніх 8 місяців він отримував терапію проти подагри, встановленої на підставі епізодів гострого болю в суглобах стоп, періодичного підвищення рівня сечової кислоти та позитивної відповіді на НПЗП.
Водночас класична динаміка подагри не простежувалася: напади ставали тривалішими, виходили за межі одного суглоба, а між загостреннями біль повністю не зникав, попри проведену терапію. А це, як вам відомо, вже виглядало нетипово.
Ситуацію змінив один, на перший погляд, неочевидний симптом — дифузний набряк 3-го пальця правої кисті. Палець набув характерного вигляду «сосиски», без чіткої локалізації болю в межах одного суглоба. Саме ця деталь змусила лікаря подивитися на клінічну картину ширше.
Під час огляду клінічна картина почала складатися в дещо інший пазл, адже було підтверджено дактиліт 3-го пальця правої кисті, а також виявлено болючість і помірне обмеження рухів у лівому гомілковостопному суглобі.
Виникло відчуття, що процес виходить за межі «типової» подагри» і щоб розібратися, лікар вирішив зробити УЗД суглобів кистей, тож саме тут історія зробила поворот.
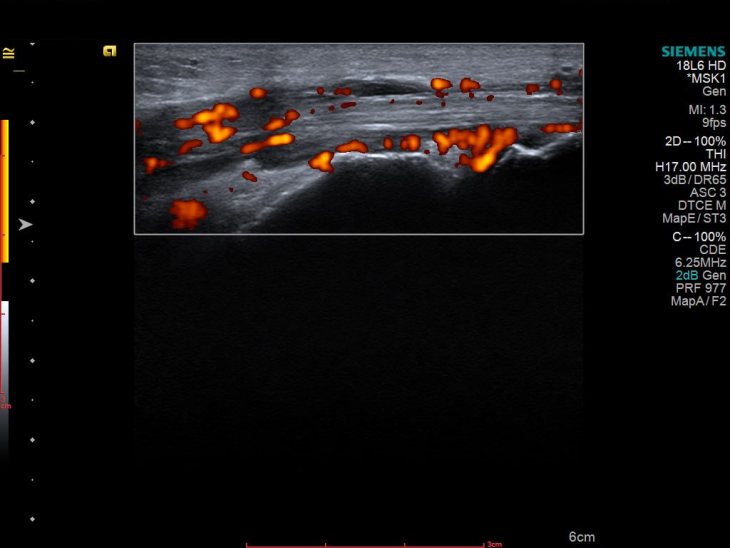
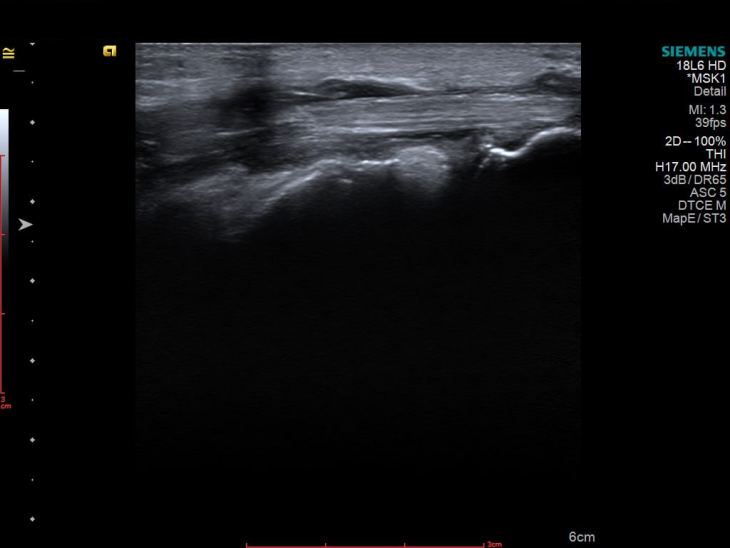
УЗД 3-го пальця продемонструвало не просто запалення, а його розгорнуту, системну картину, а саме виражений випіт у всіх суглобах пальця, потовщені м’які тканини та ознаки ентезиту сухожилків згиначів. Такий комплекс змін вже не вписувався в ізольований подагричний напад.
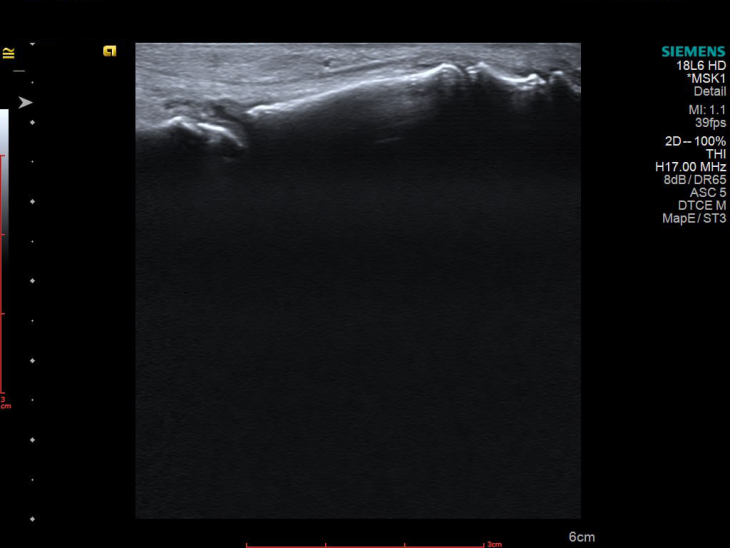
Картина доповнилася після обстеження гомілковостопного суглоба, бо було виявлено активний теносиновіт.
І що важливо — при всій цій запальній активності УЗД не показало жодної типової для подагри ознаки: ні подвійного контуру, ні тофусів.
Далі — більше. Дообстеження відкрило деталі, які раніше залишалися «за кадром», а саме легкі псоріатичні зміни шкіри волосистої частини голови (які пацієнт сприймав як звичайну лупу), негативні ревматоїдний фактор і анти-ЦЦП на тлі підвищених ШОЕ та СРБ, і водночас — нормальний рівень сечової кислоти.
У цей момент все прояснилося, бо сукупність знахідок, особливо дактиліт і ентезит, фактично змістили діагностичний фокус — від подагри до псоріатичного артриту.
Разом із діагнозом змінилася і тактика. Пацієнт перейшов на метотрексат із подальшим плануванням біологічної терапії.
Цей випадок дуже показовий, адже у ревматології легко потрапити в пастку «очевидного» діагнозу. Симптоми перетинаються, захворювання маскуються, тож емпіричний підхід тут часто дає збій.
Саме тому УЗД у цій історії стало не просто допоміжним методом, а інструментом, який фактично «перевернув сюжет». УЗД дозволило побачити системний характер запалення там, де клініка ще залишала сумніви.
І ще один важливий момент — транзиторна гіперурикемія. Це не рідкість при псоріазі та метаболічних порушеннях, тому її наявність не повинна автоматично вести до подагри без візуального підтвердження.
УЗД, у свою чергу, вміє знаходити те, що клініка може пропустити — навіть субклінічні теносиновіти й ентезити. А саме такі деталі часто вирішують усе: і діагноз, і подальшу долю терапії.