Шановні колеги, до вашої уваги представлений клінічний випадок, який демонструє ситуацію, у якій не всякий суглобовий біль означає запалення. Такі ситуації приховують цікаві й небезпечні знахідки, розгадку до яких підкаже саме УЗД.
Отже, пацієнтка М., 38 років, страждає впродовж 6 років на ревматоїдний артрит (а саме, на його серопозитивний варіант). Її базисна терапія включає метотрексат 15 мг/тиждень, фолієва кислота та, за потреби, НПЗП.
Жінка звернулася до ревматолога зі скаргами на:
Біль турбує її вже протягом тижня. Він став наростати й турбувати майже постійно. Пацієнтка пов’язує симптоми з можливим загостренням артриту.
У ході розмови з лікарем стало відомо, що жінка самостійно вживала щодня німесулід 100 мг 2 рази на добу з позитивним ефектом, проте останні дні препарат перестав діяти належним чином.
Також беремо до уваги те, що немає даних про чітку травму, але останні два тижні пацієнтка активно займалася бігом і стрибками на скакалці з метою покращення фізичної форми.
При клінічному огляді відмічаються наступні ознаки:
Коли було проведено лабораторне обстеження, воно не виявило жодних відхилень:
СРБ — 0,2 мг/л, ШОЕ — 3 мм/год, гідроксивітамін D — 10 нг/мл.
Рентгенографія лівої стопи (дві проекції) показала звуження міжсуглобових щілин, білясуглобовий остеопороз. Ознак переломів не виявлено.
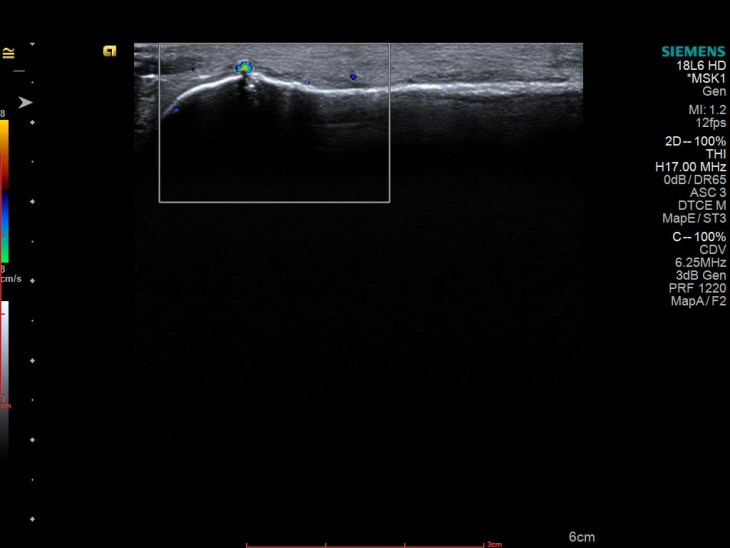
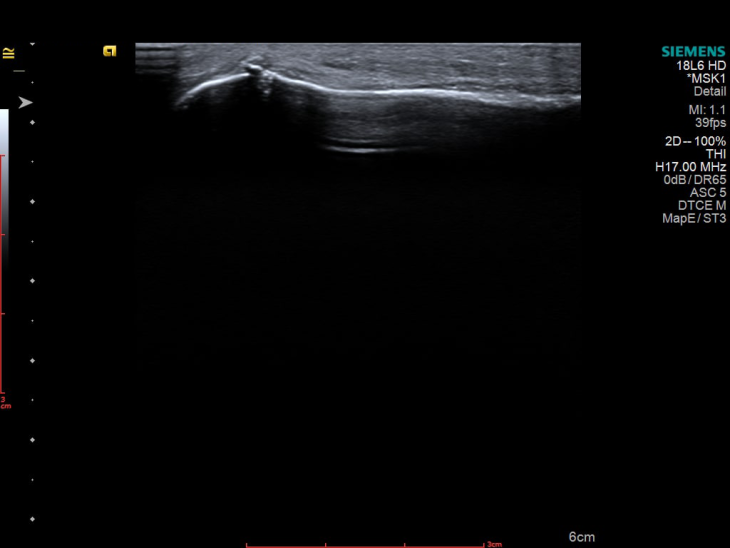
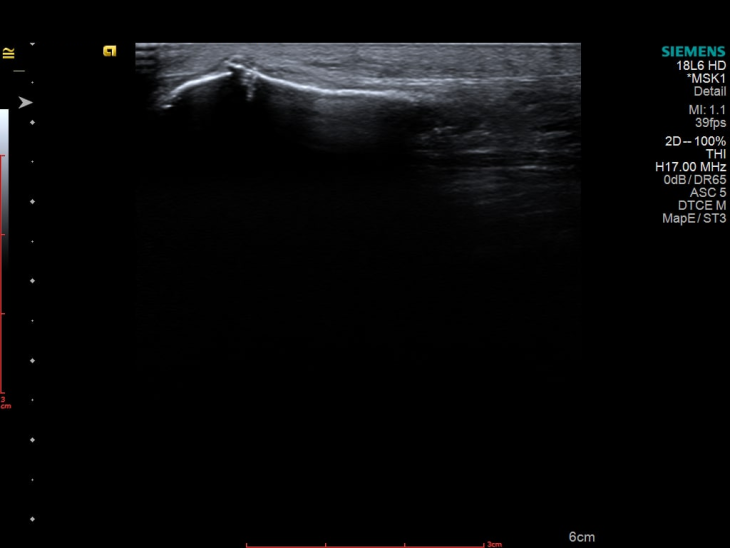
Також пацієнтці було проведено УЗД лівої стопи, яке виявило наступні зміни:
Отже, враховуючи отримані дані, пацієнтці був виставлений попередній діагноз:
ревматоїдний артрит, серопозитивний варіант, мінімального ступеня активності. DAS 28ШОЕ — 2,72. Стресовий перелом 2-ї плесневої кістки лівої стопи. ФНС І ст. Дефіцит вітаміну D.
Жінка була скерована до ортопеда-травматолога, проведено МРТ лівої стопи, яке підтвердило перелом другої плесневої кістки.
Які ж питання вирішила УЗД-діагностика:
Цінність УЗД у цьому випадку полягає в тому, що:
Тож, на завершення, можемо зробити висновок, що УЗД — це не просто доповнення до рентгену, а незамінний метод у клінічному мисленні, особливо при коморбідних станах, таких як ревматоїдний артрит. У цьому випадку саме УЗД дозволило уникнути клінічної помилки, вплинуло на подальшу діагностичну й лікувальну тактику та покращило прогноз для пацієнтки.